Massive Kupferlegierungen als zusätzlicher Lösungs-Baustein
Zunahme resistenter Keime: Anforderungen an ein erweitertes Hygienekonzept
Antibiotika-Gebrauch und Krankenhaushygiene sind die zentralen Einflussfaktoren für die Entstehung, Selektion und Ausbreitung resistenter Erreger. Die Erreger der sog. ESKAPE-Gruppe sind dabei weltweit dominierend. ESKAPE steht für E = Enterokokken mit Vancomycin-Resistenz (VRE), S = Staphylococcus aureus mit Resistenz gegen Methicillin (MRSA), K = Klebsiella pneumoniae mit Carbapenem-Resistenz (KPC und Andere), A = Acinetobacter baumannii-Komplex mit Multiresistenz einschließlich gegen Carbapeneme, P = Pseudomonas aeruginosa mit Multiresistenz einschließlich gegen Carbapeneme und E = Enterobacteriaceae mit Beta-Lactam- Resistenzen durch ESBL (Extended spectrum beta-lactamases). Das 2009 durch die amerikanische Infectious Diseases Society formulierte Akronym ESKAPE („Bad Bugs – No Drugs: No ESKAPE!“) kann auch ESK(C)APE gelesen werden, dann steht das C für Clostridium difficile, dem wichtigsten Erreger Antibiotika-assoziierter Diarrhöen bzw. Colitiden. Seit 2009 hat sich die Tendenz weiter in Richtung Zunahme multiresistenter Gram-negativer Erreger verschoben. Immer offensichtlicher wird die Tatsache, dass im Gegensatz zu MRSA-Infektionen Therapie-Optionen gegen Gram-negative Erreger, insbesondere mit Carbapenem-Resistenz weitgehend fehlen. Die Zukunft lässt im Bereich der Therapie von Infektionen durch Gram-negative Erreger mit Multiresistenzen erhebliche Probleme erkennen. Ein exzessiver Carbapenem-Einsatz als Antwort auf eine zunehmende Ausbreitung ESBL-positiver (3MRGN) Erreger lässt befürchten, dass es zu einer weiteren Zunahme von Carbapenem- Resistenzen (4MRGN) kommt .
Übertragungswege
Nach der heute international üblichen Klassifikation lassen sich drei präventionsrelevante Übertragungswege unterscheiden: die (direkte und indirekte) Kontaktübertragung durch Personen oder Gegenstände, die Tröpfchenübertragung (z. B. durch Husten, Niesen und Sprechen, aber auch medizinischen Maßnahmen wie der Bronchoskopie) sowie die aerogene Übertragung durch erregerhaltige Schwebstoffe (z. B. feinste Staubpartikel). Die Kontaktübertragung ist der am weitesten verbreitete Übertragungsweg nosokomialer Infektionen, wobei hierzu auch die Berührung trockener Oberflächen und unsichtbar kontaminierter Gegenstände zählt. Hierbei wird zwischen der direkten und indirekten Kontaktübertragung unterschieden.
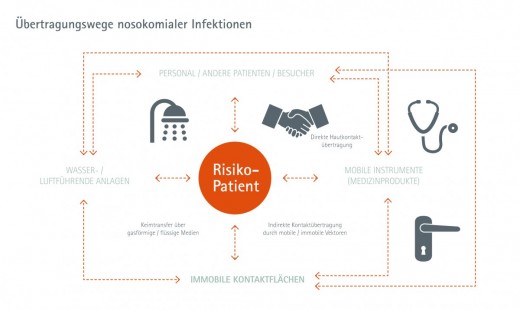
Zur direkten Kontaktübertragung kommt es durch die Berührung zwischen zwei Personen. Dabei gilt die direkte Kontaktübertragung generell als risikoreicher als die indirekte Übertragung, bei der die Erreger durch zwischengeschaltete Gegenstände oder Personen übertragen werden. Dennoch ist die indirekte Kontaktübertragung der häufigste Weg zur Übertragung von Erregern wie MRSA; deshalb wird in der Unterbrechung indirekter Kontaktübertragungs-Pfade ein ebenfalls wichtiger Baustein eines präventiven Gesamtkonzeptes gesehen. Üblicherweise erfolgt die Übertragung durch Kontamination eines Gegenstandes oder einer Person, eines so genannten „Übertragungsvehikels“, durch direkten Kontakt mit einer infektiösen Person. Das „Übertragungsvehikel“ gibt nun seinerseits selbst den Erreger an eine Risiko-Person weiter. Dabei ist es durchaus möglich, dass an diesem Vorgang mehrere nacheinander geschaltete „Übertragungsvehikel“ beteiligt sind. Zu den entscheidenden Risikofaktoren durch eine Besiedlung mit MRSA gehört auch eine aktuelle oder zurückliegende systemische Gabe von Antibiotika. Denn die Zusammensetzung der vorwiegend hochempfindlichen Normalflora des örpers wird – als unbeabsichtigter Nebeneffekt – durch Breitband-Antibiotika beträchtlich verändert; sie kann deshalb mit multi-resistenten Stämmen wie MRSA nicht mehr ausreichend konkurrieren. Dadurch bekommen die multi-resistenten, primär nur in geringer Keimzahl vorhandenen Stämme, die von Breitband-Antibiotika nicht gehemmt werden, einen Überlebensvorteil und können sich vermehren. Nicht zuletzt deshalb ist es wichtig, eine konsequente Standard-Hygiene in der Krankenpflege zu verfolgen.
Bisherige Präventionsmaßnahmen
So unterschiedlich wie die Prävalenz von MRSA zwischen einzelnen Ländern und die Verbreitung innerhalb dieser Länder ist, so unterschiedlich ist auch der Umgang mit MRSA. In den USA gibt es beispielsweise keine einheitliche Empfehlung, die landesweit umgesetzt wird. In Japan ist eine MRSA-Überwachung lediglich in großen Allgemein- und Universitätskliniken verpflichtend, jedoch nicht in kleinen oder mittleren Krankenhäusern. Einige Länder verfügen wiederum über Leitlinien, die dann auch landesweit umgesetzt werden, wie z.B. in Finnland und den Niederlanden. Für Großbritannien ist erstmals in 2008 eine Leitlinie der British Society for Antimicrobial Chemotherapy veröffentlicht worden, die jedoch keinerlei verpflichtenden Charakter hat. Als effektive Maßnahme zur Prävention der Übertragung nosokomialer Infektionen wie MRSA hat sich allerdings in den meisten Ländern die Etablierung so genannter Standardmaßnahmen bzw. der Standardhygiene bewährt, die vom medizinischen Personal bei jedem Patienten anzuwenden ist. Wichtigster Bestandteil dieser Maßnahmen ist dabei eine ausreichende Händedesinfektion.
Es hat sich jedoch gezeigt, dass diese Maßnahmen allein nicht dafür sorgen, die in einigen Staaten vorliegende hohe MRSA-Prävalenz zu minimieren. Aufbauend auf den aggressiven und nachhaltigen Präventionsmaßnahmen, die in den skandinavischen Ländern zu der fortdauernd geringen MRSA-Prävalenz geführt haben, hat das Robert Koch-Institut bereits 2005 eine sogenannte 4-Säulen-Strategie entwickelt, die der Eindämmung von MRSA-Infektionen dienen soll.
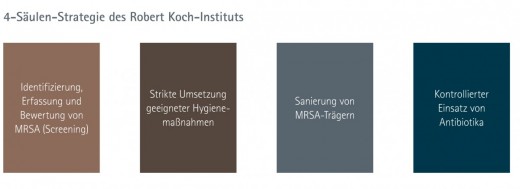
Diese Strategie umfasst neben den Standardhygienemaßnahmen und dem kontrollierten Einsatz von Antibiotika auch das konsequente Eingangsscreening aller Risiko-Patienten bei Krankenhausaufnahme sowie deren Kontaktisolierung bis zum MRSA-Negativnachweis. Sie basiert auf der „Richtlinie für Krankenhaushygiene und Infektionsprävention“ aus dem Jahre 1999. Differierende Umsetzungen und unterschiedlich ausgeprägte Erfolge dieses Maßnahmenkataloges geben aber bis heute Grund zur Diskussion. Vieles spricht dafür, dass weitere Maßnahmen zur Prävention der zunehmenden MRSA-Infektionen nötig sind. In den Fokus rücken dabei immer mehr die Oberflächen, die bei vielen Infektionskrankheiten als Vehikel indirekter Kontaktübertragung dienen.

Massive Kupferlegierungen als zusätzlicher Lösungs-Baustein
Insbesondere die Desinfektion von Oberflächen als eine unverzichtbare Hygienemaßnahme muss regelmäßig erfolgen, kann und wird allerdings oftmals aufgrund des hohen personellen Aufwandes nicht in erforderlichem Maße - also mehrmals täglich – durchgeführt. Hinzu kommt, dass Desinfektionsmittel nur kurzzeitig wirken. In der Zeit zwischen zwei Desinfektionsgängen kommt es jedoch insbesondere bei häufig berührten Oberflächen zu Neukontaminationen auch mit infektiösen Erregern. Dies wiederum bedeutet, dass kritische Gegenstände sowie die Hände des Personals bei Berührung mit dem „Übertragungsvehikel“ erneut zu Keimquellen werden. Viele der gewöhnlich in Krankenhäusern oder Altenheimen für Oberflächen genutzten herkömmlichen Materialien sind nachgewiesenermaßen eine bevorzugte Quelle für Kreuz-Kontaminationen, d. h. die direkte oder indirekte Übertragung von pathogenen Mikroorganismen von bereits kontaminierten auf nicht kontaminierte Gegenstände oder Personen. Ein Teufelskreis, der auch durch eine verstärkte Flächenhygiene nicht umfassend zu durchbrechen ist. Hier sind neue, innovative Lösungswege gefragt, die nicht allein auf äußerliche Reinigungsvorgänge setzen.
Als Lösung bietet sich hier der Einsatz antimikrobieller Materialien an, die für hoch frequentierte Kontaktoberflächen verwendet werden und damit eine zusätzliche Barriere gegen nosokomiale Infektionen wie MRSA darstellen können.
Zusätzliche Barriere: Unterstützung der Flächenhygiene
Der Einsatz antimikrobieller Kupferoberflächen als zusätzlicher Baustein der Säulen-Strategie des Robert Koch-Instituts ist kein Ersatz für Standardhygienemaßnahmen, sondern eine Ergänzung zu den existierenden Präventionsmaßnahmen im Kampf gegen nosokomiale Infektionen. Der Austausch hoch frequentierter Oberflächen durch Oberflächen aus Kupfer mit intrinsischer antimikrobieller Eigenschaft kann helfen, Kontaminationen und damit das Risiko von Infektionen einzuschränken.
Kupfer und Kupferlegierungen sind Werkstoffe, die langlebig, farbig und recyclingfähig sind, und in einer Vielzahl von Produktformen, die sich für eine Reihe von Fertigungszwecken eignen, weit verbreitet sind. Kupfer und seine Legierungen bieten zahlreiche Möglichkeiten für Designer funktionale, nachhaltige und kostengünstige Produkte herzustellen.
Einige spezifische Kupferlegierungen haben intrinsische antimikrobielle Eigenschaften (so genanntes "Antimicrobial Copper"). Produkte aus diesen Materialien haben einen zusätzlichen, sekundären Vorteil, einen Beitrag zum hygienischem Design zu leisten. Produkte aus Antimicrobial Copper sind eine Ergänzung und niemals ein Ersatz für herkömmliche Standardhygienemaßnahmen zur Infektionskontrolle. Es ist wichtig, dass die üblichen Hygienepraktiken fortgesetzt werden, einschließlich derjenigen, die mit der Reinigung und Desinfektion von patientennahen Oberflächen zusammenhängen.
Übertragungswege:
Nach der heute international üblichen Klassifikation lassen sich unter präventiven Aspekten drei grundlegende Kontakt-Übertragungswege unterscheiden: die (direkte und indirekte) Kontaktübertragung durch Personen oder Gegenstände, die Tröpfchenübertragung z. B. durch Husten, Niesen und beatmungstechnische Maßnahmen sowie die aerogene Übertragung durch mit Erregern versetzten Schwebeteilchen wie z. B. feinste Staubpartikel. Die Kontaktübertragung ist der am weitesten verbreitete Übertragungsweg nosokomialer Infektionen, wobei hierzu auch die Berührung trockener Oberflächen und unsichtbar kontaminierter Gegenstände zählt. Hierbei wird zwischen der direkten und indirekten Kontakt-übertragung unterschieden. Zur direkten Kontaktübertragung kommt es durch die Berührung zwischen zwei Personen. Dabei gilt die direkte Kontaktübertragung generell als risikoreicher als die indirekte Übertragung, bei der die Erreger durch zwischengeschaltete Gegenstände oder Personen übertragen werden. Dennoch ist die indirekte Kontaktübertragung der häufigste Weg zur Übertragung von Erregern wie MRSA; deshalb wird in der Unterbrechung indirekter Kontaktübertragungs-Pfade ein ebenfalls wichtiger Baustein eines präventiven Gesamtkonzeptes gesehen. Üblicherweise erfolgt die Übertragung durch Kontamination eines Gegenstandes oder einer Person, eines sogenannten "Übertragungsvehikels", durch direkten Kontakt mit einer infektiösen Person. Das "Übertragungsvehikel" gibt nun seinerseits selbst den Erreger an eine Risiko-Person weiter. Dabei ist es durchaus möglich, dass an diesem Vorgang mehrere nacheinander geschaltete "Übertragungsvehikel" beteiligt sind.

